荻窪Doctor’s コラム虚血性心疾患
2020.10.07(2020.10.07更新)
“血液サラサラ薬” に関する診療ガイドライン・アップデート2020
日本人の出血のしやすさを考慮。研究成果を大きく反映
循環器診療において“血液サラサラ薬”、つまり抗血栓薬はきわめて身近な治療薬です。例えば、冠動脈ステント治療後にはプラスグレル、クロピドグレル、アスピリンなどの抗血小板薬、心房細動の血栓塞栓症予防にはアピキサバン、エドキサバン、リバーロキサバンやワルファリンなどの抗凝固薬、その他の冠動脈疾患、末梢動脈疾患、静脈血栓性疾患の一次・二次予防など多くの循環器疾患にも抗血栓薬が推奨されています。
我々循環器医が院内外の他科医師から受ける相談も、抗血栓薬に関する継続期間「いつまで飲ませるの?」や、休薬の可否「手術の前に止めていい?」などがもっとも多い印象です。
そんな中、2020年春に本邦の「冠動脈疾患患者における抗血栓療法ガイドライン」がアップデートされました。内容の詳細はフリーアクセスの原文(下記リンク)を参照いただくとして、本ガイドラインのこれまでにない興味深い“特徴”について紹介したいと思います。
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/05/JCS2020_Kimura_Nakamura_0420.pdf
1.前ガイドラインから短期間での早期改訂
通常、診療ガイドラインといえば数年ごとに研究成果の蓄積を待って改訂されることが一般的ですが、本ガイドラインは、前回のガイドライン公開から約1年と短期間での早期改訂となりました。最大の理由は、2019年にガイドラインの指針となるような重要な臨床研究の結果が、とくに本邦より多数報告されたことです。代表的な2つの研究の概要を以下に記します。専門領域の方以外にはその重要性が伝わりにくいかも知れませんが、“血液サラサラ”領域に大きなインパクトを与えた研究です。いずれも超一流の医学誌に掲載されました。
・STOP-DAPT2研究:薬剤溶出性ステント(everolimus溶出性コバルトクロムステント)留置後の抗血小板薬2剤併用療法(DAPT)の投与期間について、従来の12ヵ月DAPTにくらべ、1ヵ月DAPT+その後のクロピドグレル単剤療法は 1年後の心血管および出血イベントを抑制した。
・AFIRE研究:心房細動・安定冠動脈疾患合併患者に対する抗血栓療法として、リバーロキサバン単剤療法は、リバーロキサバン+抗血小板薬併用にくらべ、優れた有効性と安全性を示した。
2.日本人の特性を意識した内容
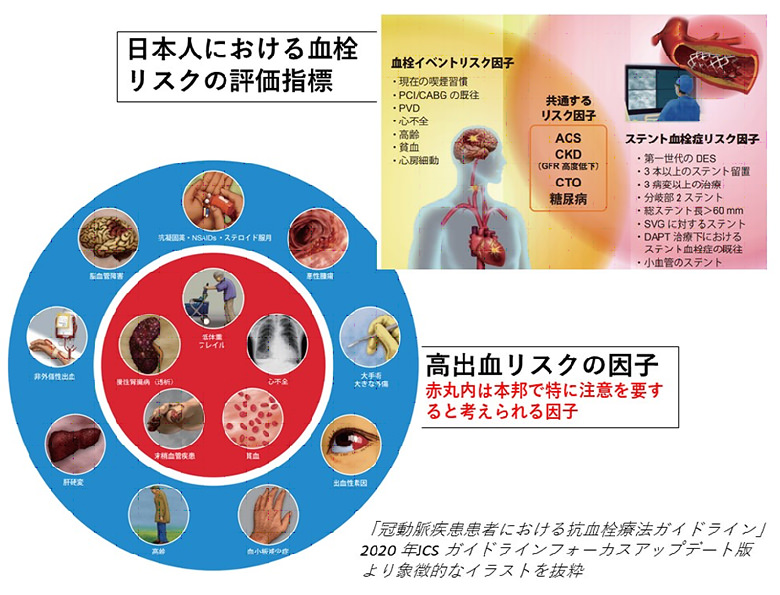
日本人を含む東アジア人は欧米人と比較して“血が出やすい”人種といわれています。つまり、血栓性疾患の予防目的で用いられる薬剤で出血性合併症を生じやすいことが知られています。例えば、最近報告された冠動脈カテーテル治療後の血小板反応性と虚血性および出血性イベントの関連を調べたPENDULUMレジストリー研究では、対象となった日本人患者さんの約半数が「高出血リスク」と判定されました。
このような背景から、本ガイドラインでは日本人への適用を考慮した「日本版高出血リスク基準」を作成・採用しています。まず患者さんの(日本版)出血リスクを優先事項として評価し、次に血栓リスクを評価して、抗血栓薬の選択や投与期間を推奨する判りやすいフローチャートが示されています。従来の欧米の先進的なガイドラインの輸入版とは一線を画した“新しい”和製ガイドラインといえるでしょう。
3.周術期の抗血栓療法に関する項目を新設
前述のように、手術や抜歯などの処置前後の抗血栓薬の休薬基準・期間などは、臨床現場において日常的かつ重要な課題です。本ガイドラインでは新たに「周術期の抗血栓療法」に関する項目が設けられ、手術や処置の種類、原疾患(冠動脈疾患の病状や治療に用いたステントの種類など)、患者さんの出血リスクなどを考慮した抗血栓薬の取扱法が具体的に示されています。循環器医だけでなく外科系処置に関わる医療スタッフにはぜひ一読いただきたい内容です。
最後に、本文中でも紹介したAFIREやPENDULUM研究には荻窪病院も参加しており、心臓血管センターで治療を受けられた患者さんにもご協力をいただきました。とくにPENDULUM研究では当院から202人(全国第6位)と多くの登録をさせていただきました。ご参加いただいた患者さん、ならびにご紹介をいただいた先生方に、この場をお借りして感謝を申し上げます。